骨质疏松症是一种以骨量减少、骨组织显微结构退化为特征, 导致骨脆性增加及骨折危险性增加的一种全身代谢性骨病。目前骨质疏松的治疗以生活方式管理联合药物干预的综合治疗为主, 而维生素D在骨质疏松的管理中发挥着重要作用。
一 维生素D是从哪里来的呢?
人体维生素D主要来源于表皮中一个叫“7-脱氢胆固醇”的物质,当表皮经阳光中的紫外线照射后,这种物质会转变为维生素D3的前体,经温促作用转换为维生素D3(如图1)。维生素D的另一来源是食物,包括植物性食物和动物性食物,植物性食物(如阳光照射后的蘑菇)含有较丰富的维生素D2,而动物性食物(如野生多脂肪海鱼)含有较丰富的维生素D3。
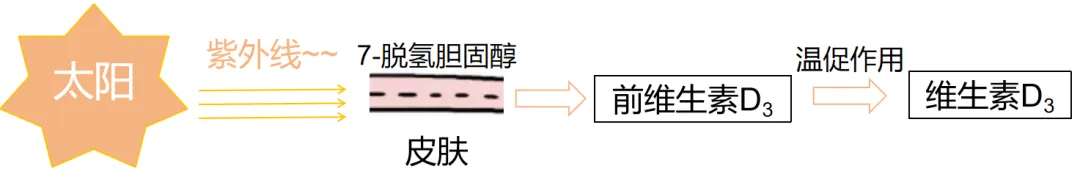
图源:网络 侵删
二 预防维生素D缺乏有哪些方法呢?
较为经济且安全有效的方式是增加日照或者增加富含维生素D食物的摄入。通常每日接受30分钟阳光照射即可满足需求,最好不要隔着玻璃或者涂抹防晒霜,采用“少量多次”的方式,即增加晒太阳的频次而不是长时间暴晒。特别提示,要注意避免剧烈阳光暴露导致的晒伤。饮食方面则可以增加富含维生素D的食物,如奶酪、动物肝脏、香菇等的摄入。
若以上几点还是无法满足维生素D的补充需求,则建议补充维生素D制剂。维生素D可分为普通维生素D和活性维生素D两种类型, 前者需经2次羟化才能转变为1,25(OH)2D(具有生物活性的维生素D):第一步羟化主要在肝脏完成,第二步羟化主要在肾脏完成(如图2)。
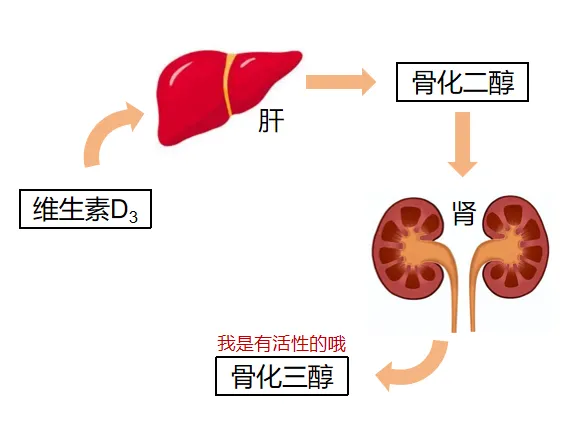
图源:网络 侵删
三 维生素D制剂有什么区别呢?
常用的普通维生素D包括单独的维生素D(如维生素D滴剂)和钙+维生素D的复合剂型(如碳酸钙D3片);活性维生素D有无需肝肾代谢的骨化三醇和仅需肝脏代谢的阿法骨化醇。普通维生素D的安全剂量范围很广,常规剂量补充一般不增加肾结石和肾钙盐沉着、进而损害肾功能的风险。需要强调的是,活性维生素D(骨化三醇、阿法骨化醇)导致高尿钙的风险明显高于普通维生素D,特别是在联合补充钙剂时。因此,在使用这些药物时,应密切监测血钙和尿钙水平。
四 哪种方法可以反映体内维生素D水平呢?
血清25-OH-D(25羟维生素D)水平的检测已被公认为反映维生素D状态的最合理指标(2.5nmol/L=1μg/L),如下表所示。

但使用活性维生素D的患者,不能根据血清25-OH-D浓度来调整药物剂量。一旦发现用药期间出现高血尿钙,应立即减量或停药,同时注意日常饮食减少含钙食物的摄入;对于长期使用活性维生素D的患者,建议启动治疗后的1个月、3个月及6个月分别监测尿钙磷及血钙磷水平,此后建议每年监测2次血钙磷、尿钙磷及肾功能。
补充维生素D是防治骨质疏松症的基本途径之一。充足日光照射是预防维生素D缺乏最安全、廉价和有效的手段。对不能充分日照或维生素D不足者可以通过补充维生素D来改善。普通维生素D安全剂量范围广、容易监测,价格便宜,但需要肝肾的代谢发挥作用;活性维生素D多用于肝肾功能异常或老年患者,但在使用中因为无法根据血清25-OH-D进行监测,需要定期监测血、尿钙磷水平,防止维生素D中毒。
总之,维生素D在预防骨质疏松症以及改善肌肉功能和整体健康状况方面具有重要作用,合理补充维生素D是维护骨骼和肌肉健康的基本策略之一。


